- Details
-
Laatst bijgewerkt: dinsdag 31 maart 2015 13:00
Cryptorchidisme betekent letterlijk verborgen testis (zaadbal) en is synoniem voor de niet ingedaalde testis. Dit kan zich aan één (unilateraal) of beide (bilateraal) zijden voordoen. De testis kan wel of niet palpabel (te voelen) zijn en zich in het normale afdalingstraject of daarbuiten bevinden. Dit laatste heet een ectopische testis. De niet ingedaalde testis kan zich in de buikholte bevinden (abdominaal), in het lieskanaal zitten (inguinaal) of hoog in de balzak (prescrotaal). Soms gaat de niet ingedaalde testis gepaard met een liesbreuk (hernia). Bij pasgeborenen die niet te vroeg zijn geboren komt de niet ingedaalde testis voor bij 3 tot 5% van de jongentjes. Spontane indaling is de eerste 6 maanden mogelijk. Op de leeftijd van 1 jaar komt deze situatie bij ongeveer 2% van de jongentjes nog voor. Afwachten is na 6 maanden niet meer zinvol. Normaal dalen de zaadballen af naar de positie in de balzak voor optimale zaadproductie op latere leeftijd. De temperatuur in de balzak enkele graden lager dan in het lichaam en de zaadproductie is beter bij lagere temperatuur. Het mechanisme dat voor de afdaling van de testes zorgt, is nog niet volledig bekend. Enkele belangrijke factoren in dit proces zijn de aanhechting van de testis aan de onderzijde van de balzak en de tractie hieraan, de druk in de buikholte, de rijping van de bijbal en meerdere hormonale factoren.
Bij een kind met een niet ingedaalde testis zijn er verschillende diagnoses mogelijk:
De overgrote meerderheid (80%) van de jongetjes tussen de 1 en 11 jaar kan door middel van een spierreflex (cremaster) de volledig normaal ingedaalde testis uit het scrotum in het lieskanaal laten verdwijnen. Dit fenomeen komt vooral voor bij jongentjes van 5 en 6 jaar oud en is normaal. Als de testis bij onderzoek eenvoudig in het scrotum gemasseerd kan worden wordt de diagnose retractiele testis gesteld en is geen verdere behandeling nodig. Dit fenomeen verdwijnt gewoonlijk aan het begin van de puberteit.
De testis bevindt zich in het lieskanaal. Cremaster(spier)vezels of een liesbreukje houden de testis tegen en staan een normale afdaling naar het scrotum in de weg.
De testis bevindt zich in de buikholte in het verloop van het traject van de normale afdaling. De testis is bij onderzoek niet palpabel. Er is een grotere kans op het ontwikkelen van zaadbalkanker op latere leeftijd als deze testis in de buikholte blijft. De kans op het ontwikkelen van zaadbalkanker blijft overigens uitmate klein.
De testis bevindt zich buiten het normale pad van afdaling. De testis wordt gelokaliseerd in het perineum (gebied tussen anus en scrotum), boven het schaambot (suprapubisch), tussen het lieskanaal en de huid of naast de testis aan de andere zijde. De oorzaak hiervan is waarschijnlijk een mislukte aanhechting van de testis, die normaal aan de onderzijde van het scrotum zit.
Deze situatie is waarschijnlijk het gevolg van een torsio testis (gedraaide zaadbal) voor de geboorte en het hierdoor afsterven van de testis. Ook kan de testis in aanleg niet aanwezig zijn.
Beeldvormend onderzoek
Beeldvormend onderzoek is bij de niet ingedaalde testis onbetrouwbaar. Echografie kan de testis aantonen in het lieskanaal, maar is bij de abdominale testis van beperkte waarde. Een CT of MRI scan kan zinvol zijn bij het opsporen van een abdominale testis, maar het gebruik van dit onderzoek bij zeer jonge kinderen is moeizaam daar kinderen van deze leeftijd niet langere tijd stil kunnen liggen. Daarnaast wordt vaak geen testis gezien bij dit onderzoek terwijl er toch een testis aanwezig is. Echografie, CT en/of MRI scan worden om deze redenen in ons ziekenhuis voor het opsporen van een abdominale testis niet toegepast.
Beleid
- Cryptorchidisme beiderzijds
Bij pasgeborenen met beiderzijds schijnbaar afwezige testes moet het geslacht van het kind middels DNA onderzoek worden vastgesteld. Bij oudere jongetjes (
Dit is zoals hierboven beschreven een normale variant. Dit verschijnsel verdwijnt gewoonlijk voor het 13e levensjaar.
Redenen om de niet ingedaalde testis te behandelen
Wetenschappelijk onderzoek heeft aangetoond dat er schade aan de zaadproducerende cellen ontstaat na het eerste levensjaar bij de niet ingedaalde testis. De meeste kinderurologen adviseren hierom een orchidopexie (operatieve correctie) voor de eerste verjaardag. Ook vanuit psychologisch oogpunt is behandeling op deze leeftijd het minst belastend. Operatieve behandeling is de meest effectieve behandeling en kan in dagbehandeling plaatsvinden. Hormonale behandeling met HCG (Humaan Chorion Gonadotropine) is mogelijk en heeft als voordeel dat het weinig invasief is. HCG stimuleert in de testis de Leydigcellen die testosteron produceren. Dit kan, het werkingsmechanisme is niet bekend, er toe leiden dat de testis indaalt. Het succespercentage van deze behandeling is slechts 10% en de behandeling is bij jongetjes onder de 2 jaar nog minder effectief. Hormonale behandeling wordt in ons ziekenhuis, vanwege het lage succespercentage, niet geadviseerd.
Operatieve behandeling (orchidopexie)
Jongentjes met ectopische testis of niet ingedaalde testis worden voor de eerste verjaardag geopereerd. Bij palpabele testis wordt er geopereerd via een kleine incisie (snede) in de huid boven de te voelen zaadbal. Een eventueel aanwezige liesbreuk wordt direct gecorrigeerd. De testis wordt vrijgemaakt uit zijn omgeving waarbij de zaadleider en bloedvaatjes van de testis zorgvuldig worden gespaard. De testis kan nu naar het scrotum worden gebracht en daar via een kleine incisie worden gefixeerd. Beide incisies worden gesloten met oplosbare hechtingen.
Laparoscopische behandeling
Laparoscopie (kijkbuisoperatie) wordt gebruikt om de niet palpabele testis op te sporen. Via een kleine incisie ter hoogte van de navel wordt de laparoscoop (kijkbuis) ingebracht. In de buik worden de bloedvaatjes van de testis en de zaadstreng opgezocht en gevolgd. Zo kan de locatie van de testis worden ontdekt. Soms lopen de bloedvaatjes en de zaadstreng dood. Dan is er sprake van een in aanleg afwezige testis. Verdere behandeling is dan niet nodig. Als de testis er 'gezond' uitziet en vlak voor het lieskanaal zit kan direct een laparoscopische een orchidopexie volgen. Een tweede kleine incisie in de buikwand wordt gemaakt. Hierdoor kan een instrument in de buik kan worden gebracht waarmee de testis wordt losgemaakt uit zijn omgeving. Daarna kan de testis via een kleine incisie in het scrotum naar beneden worden gebracht en worden vastgezet.
Soms is de testis zo hoog in de buik gelegen dat het niet mogelijk is de testis in een keer naar het scrotum te brengen. De testis wordt dan alleen losgemaakt uit zijn omgeving en zover mogelijk naar beneden gebracht. De oorspronkelijke bloedvaatjes naar de testis worden hierbij doorgenomen. De testis wordt nu nog gevoed via bloedvaatjes die langs de zaadstreng lopen. Ongeveer 6 maanden later, indien de testis er 'gezond' uitziet, wordt de testis alsnog operatief naar zijn natuurlijke positie gebracht en vastgezet.
Follow-up
De eerste controle vindt 4-6 weken na de operatie plaats. Een jaar de operatie is de volgende controle. De grootte (ontwikkeling) en positie van de testis wordt dan beoordeeld. Op lange termijn is de ietwat grotere kans op zaadbalkanker op latere leeftijd (20-25 jaar) van belang. De kans op zaadbalkanker in een testis die ooit niet ingedaald was is 1 op 2500 (de normale kans op zaadbalkanker is 1 op 100.000). Een orchidopexie verlaagd de kans op zaadbalkanker niet. Bij het begin van de puberteit moet daarom zelfonderzoek van de testis worden aangeleerd. De invloed op de vruchtbaarheid op latere leeftijd na unilaterale orchidopexie is waarschijnlijk gering. Bij bilaterale orchidopexie op latere leeftijd heeft 70% van de mannen problemen met de vruchtbaarheid. Eventuele problemen op dit gebied op latere leeftijd kunnen met de uroloog worden besproken.
Patiëntenfolder niet ingedaalde testis
- Details
-
Laatst bijgewerkt: dinsdag 31 maart 2015 13:00
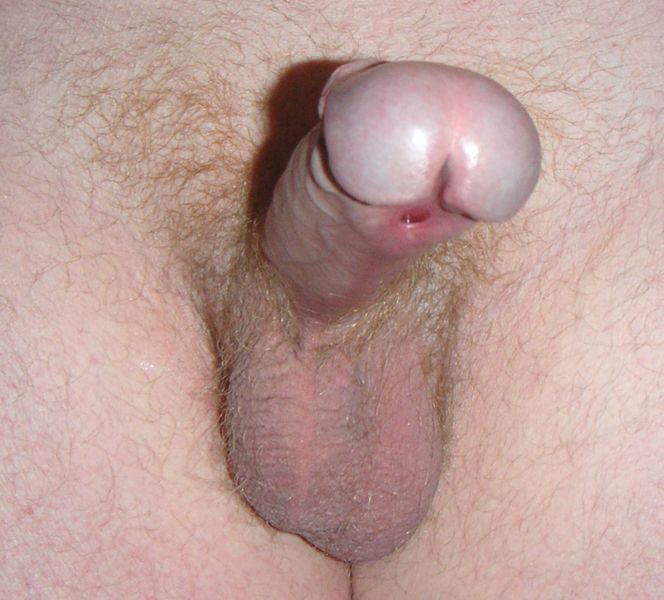 De hypospadie is een aangeboren afwijking waarbij het plasgaatje (meatus) zich niet op de top van de penis bevindt. Deze aandoening is relatief zeldzaam en komt ongeveer bij 1 op de 200 jongetjes voor. In sommige families komt deze afwijking vaker voor. Bij één op de drie kinderen komt de afwijking ook voor bij vader, opa, broertjes of neefjes. Tijdens de ontwikkeling van het jongetje in de baarmoeder begint de ontwikkeling van de penis in week 6 van de zwangerschap. Hierbij ontstaat aan de onderzijde van de penis over de gehele lengte een weefselplaat (urethrale plaat). Deze plaat verandert U-vormig en wordt uiteindelijk rond (О). Dit sluitingsproces vindt plaats vanaf het lichaam naar het einde van de penis en is te vergelijken met het sluiten van een rits. Zo ontstaat een buis die uiteindelijk plasbuis (urethra) wordt. Bij verstoring van dit sluitingsproces ontstaat een meatus op een niet normale plaats ofwel een hypospadie. Bij een hypospadie is de voorhuid meestal gespleten aan de kant van de hypospadie. De voorhuid lijkt dan op een capuchon.
De hypospadie is een aangeboren afwijking waarbij het plasgaatje (meatus) zich niet op de top van de penis bevindt. Deze aandoening is relatief zeldzaam en komt ongeveer bij 1 op de 200 jongetjes voor. In sommige families komt deze afwijking vaker voor. Bij één op de drie kinderen komt de afwijking ook voor bij vader, opa, broertjes of neefjes. Tijdens de ontwikkeling van het jongetje in de baarmoeder begint de ontwikkeling van de penis in week 6 van de zwangerschap. Hierbij ontstaat aan de onderzijde van de penis over de gehele lengte een weefselplaat (urethrale plaat). Deze plaat verandert U-vormig en wordt uiteindelijk rond (О). Dit sluitingsproces vindt plaats vanaf het lichaam naar het einde van de penis en is te vergelijken met het sluiten van een rits. Zo ontstaat een buis die uiteindelijk plasbuis (urethra) wordt. Bij verstoring van dit sluitingsproces ontstaat een meatus op een niet normale plaats ofwel een hypospadie. Bij een hypospadie is de voorhuid meestal gespleten aan de kant van de hypospadie. De voorhuid lijkt dan op een capuchon.
Een hypospadie kan voorkomen van perineaal (gebied tussen anus en scrotum), scrotaal (gebied van de balzak), peniel (penis) tot glandulair (glans betekent eikel). Indeling van de hypospadie vindt plaats naar de locatie van de meatus. Over het algemeen kan gesteld worden dat hoe dichter de meatus zich bij het lichaam bevindt hoe ernstiger de hypospadie is. Omdat een deel van de plasbuis zich niet heeft ontwikkeld ontstaat ter plaatse hiervan een bindweefselstreng (chorda) die een kromstand van de penis veroorzaakt. Om normaal te kunnen plassen en op latere leeftijd normaal seksueel te kunnen functioneren is correctie van de hypospadie en kromstand, afhankelijk van de ernst, noodzakelijk. Medisch gezien is het niet altijd noodzakelijk een hypospadie te corrigeren. Met name bij hele lichte vormen van hypospadie, waarbij normaal functioneren kan worden verwacht, kan in overleg met de kinderuroloog besloten worden niet te opereren. In sommige culturen vindt op jonge leeftijd een besnijdenis of circumcisie plaats. Bij een hypospadie wordt het verrichten van een circumcisie ontraden omdat de voorhuid voor de reconstructie van de hypospadie noodzakelijk kan zijn.
Behandeling
Met een operatie onder algehele narcose kan een hypospadie gecorrigeerd worden. Behandeling vindt bij voorkeur plaats tussen 10 tot 18 maanden na de geboorte. Een bijkomend voordeel van opereren op jonge leeftijd is dat kinderen zich nauwelijks bewust zijn van de operatie en alles wat daar bij komt kijken. Bij deze ingreep wordt de urethra verlengd zodat de meatus op de tip van de penis komt. Een eventueel aanwezige kromstand wordt direct gecorrigeerd. De operatie techniek die wordt toegepast of plastiek die wordt gecreëerd hangt af van de ernst van de hypospadie. Bij milde vormen van hypospadie, waarbij de meatus zich relatief dicht bij de normale positie bevindt, kan meestal een plasbuis gemaakt worden van omliggende huid. Bij ernstige vormen van hypospadie moet een groter defect moet worden overbrugd. Hierbij kan plasbuis gemaakt worden van wangslijmvlies of binnenbekleding van de voorhuid.
De voorhuid kan soms worden hersteld. Dit kan pas tijdens de ingreep goed beoordeeld worden. Indien er te weinig huid aanwezig is of de voorhuid nodig is voor het maken van een nieuwe plasbuis kan dit niet en zal een besnijdenis worden verricht tijdens de ingreep. Eenvoudige plastieken worden verricht in dagbehandeling. Bij uitgebreidere operaties is, gezien bedrust en wondverzorging, een kortdurende opname noodzakelijk.
Complicaties
Iedere operatie gaat gepaard met kans op complicaties. Het risico op wondinfectie wordt beperkt door steriel te werken en zonodig rondom de operatie antibiotica toe te dienen. Tijdens de operatie wordt de penis kortdurend afgeklemd. Dit beperkt het bloedverlies en zorgt voor goed overzicht tijdens de operatie. De meest voorkomende complicaties zijn het ontstaan van een vernauwing in de plasbuis (strictuur) of een defect in de nieuw gevormde plasbuis (fistel). Door de fistel kan urine lekken. Deze complicaties maken heroperatie, meestal na 3 tot 6 maanden, noodzakelijk. Een heroperatie is ongeveer bij 20% (1 op 5) van de kinderen nodig.
Aanvullende informatie is te lezen in de patiënteninformatie folder Hypospadie van het JBZ.
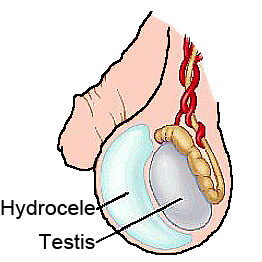 Vroeg in de zwangerschap ontstaat in het liesgebied van het ongeboren kind een uitstulping van het buikvlies via de buikwand (het lieskanaal). Bij jongens dalen hierlangs in een latere fase de zaadbal en zaadstreng in vanuit de buik naar de balzak. Bij meisjes ontstaat hierin een ophangband van de baarmoeder naar de grote schaamlip. Deze uitstulping van het buikvlies verkleeft meestal na de geboorte. Als dit niet gebeurt, is er sprake van een ‘breuk’. Als er zich vocht in opstapelt spreken we van een waterbreuk of hydrocele. Soms is de opening groot genoeg om buikinhoud toe te laten (darm of buikvet), dan spreken we van een liesbreuk. Bij meisjes kan naast de darmen ook de eierstok in de breukzak terechtkomen. Liesbreuken komen vaker voor bij jongens.Waterbreukjes alleen bij jongens. Ze verdwijnen vaak spontaan zeker tot de leeftijd van 18 maand. Uiteindelijk wordt ongeveer 10 % van de jongetjes die geboren worden met een waterbreuk geopereerd. Liesbreuken hebben niet de neiging om spontaan te verdwijnen.
Vroeg in de zwangerschap ontstaat in het liesgebied van het ongeboren kind een uitstulping van het buikvlies via de buikwand (het lieskanaal). Bij jongens dalen hierlangs in een latere fase de zaadbal en zaadstreng in vanuit de buik naar de balzak. Bij meisjes ontstaat hierin een ophangband van de baarmoeder naar de grote schaamlip. Deze uitstulping van het buikvlies verkleeft meestal na de geboorte. Als dit niet gebeurt, is er sprake van een ‘breuk’. Als er zich vocht in opstapelt spreken we van een waterbreuk of hydrocele. Soms is de opening groot genoeg om buikinhoud toe te laten (darm of buikvet), dan spreken we van een liesbreuk. Bij meisjes kan naast de darmen ook de eierstok in de breukzak terechtkomen. Liesbreuken komen vaker voor bij jongens.Waterbreukjes alleen bij jongens. Ze verdwijnen vaak spontaan zeker tot de leeftijd van 18 maand. Uiteindelijk wordt ongeveer 10 % van de jongetjes die geboren worden met een waterbreuk geopereerd. Liesbreuken hebben niet de neiging om spontaan te verdwijnen.


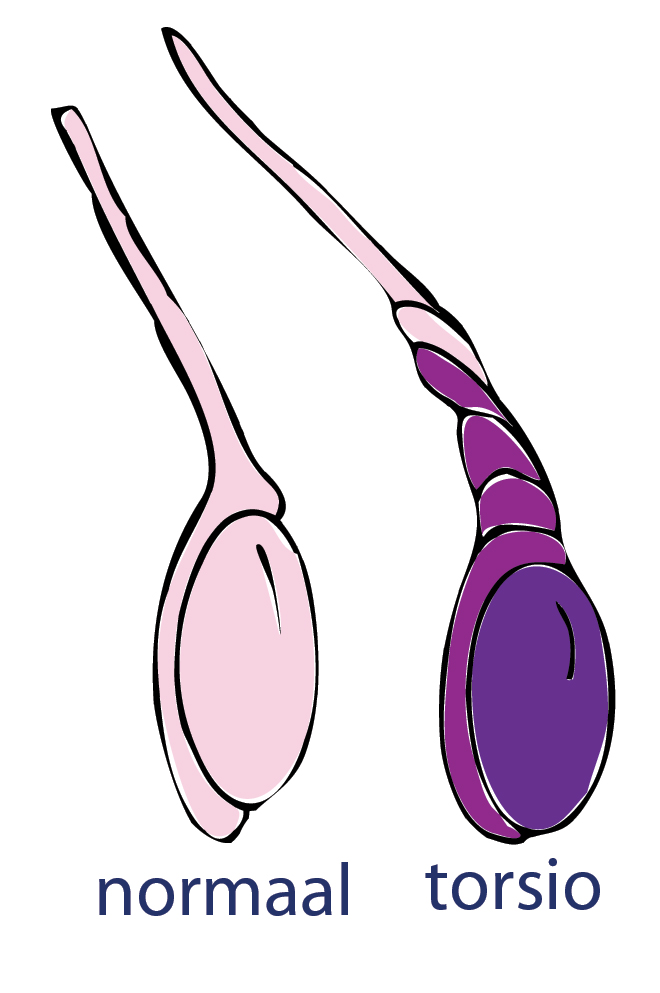 Wanneer de zaadbal in de balzak rond zijn lengteas draait, draait de zaadstreng zich en komt de bloedvoorziening van de testis(zaadbal) in het gedrang. Op het ogenblik dat door die steeldraai (torsio) de testiculaire doorbloeding wordt onderbroken begint de eerste fase van wat een testis infarct zal worden. Dit gaat onmiddellijk gepaard met hevige pijn. De testis kan doorgaans tot 6 uur lang zuurstoftekort verdragen. Na die periode worden de letsels irreversibel en wordt na detorsie geen herstel van de doorbloeding vastgesteld.
Wanneer de zaadbal in de balzak rond zijn lengteas draait, draait de zaadstreng zich en komt de bloedvoorziening van de testis(zaadbal) in het gedrang. Op het ogenblik dat door die steeldraai (torsio) de testiculaire doorbloeding wordt onderbroken begint de eerste fase van wat een testis infarct zal worden. Dit gaat onmiddellijk gepaard met hevige pijn. De testis kan doorgaans tot 6 uur lang zuurstoftekort verdragen. Na die periode worden de letsels irreversibel en wordt na detorsie geen herstel van de doorbloeding vastgesteld. De hypospadie is een aangeboren afwijking waarbij het plasgaatje (meatus) zich niet op de top van de penis bevindt. Deze aandoening is relatief zeldzaam en komt ongeveer bij 1 op de 200 jongetjes voor. In sommige families komt deze afwijking vaker voor. Bij één op de drie kinderen komt de afwijking ook voor bij vader, opa, broertjes of neefjes. Tijdens de ontwikkeling van het jongetje in de baarmoeder begint de ontwikkeling van de penis in week 6 van de zwangerschap. Hierbij ontstaat aan de onderzijde van de penis over de gehele lengte een weefselplaat (urethrale plaat). Deze plaat verandert U-vormig en wordt uiteindelijk rond (О). Dit sluitingsproces vindt plaats vanaf het lichaam naar het einde van de penis en is te vergelijken met het sluiten van een rits. Zo ontstaat een buis die uiteindelijk plasbuis (urethra) wordt. Bij verstoring van dit sluitingsproces ontstaat een meatus op een niet normale plaats ofwel een hypospadie. Bij een hypospadie is de voorhuid meestal gespleten aan de kant van de hypospadie. De voorhuid lijkt dan op een capuchon.
De hypospadie is een aangeboren afwijking waarbij het plasgaatje (meatus) zich niet op de top van de penis bevindt. Deze aandoening is relatief zeldzaam en komt ongeveer bij 1 op de 200 jongetjes voor. In sommige families komt deze afwijking vaker voor. Bij één op de drie kinderen komt de afwijking ook voor bij vader, opa, broertjes of neefjes. Tijdens de ontwikkeling van het jongetje in de baarmoeder begint de ontwikkeling van de penis in week 6 van de zwangerschap. Hierbij ontstaat aan de onderzijde van de penis over de gehele lengte een weefselplaat (urethrale plaat). Deze plaat verandert U-vormig en wordt uiteindelijk rond (О). Dit sluitingsproces vindt plaats vanaf het lichaam naar het einde van de penis en is te vergelijken met het sluiten van een rits. Zo ontstaat een buis die uiteindelijk plasbuis (urethra) wordt. Bij verstoring van dit sluitingsproces ontstaat een meatus op een niet normale plaats ofwel een hypospadie. Bij een hypospadie is de voorhuid meestal gespleten aan de kant van de hypospadie. De voorhuid lijkt dan op een capuchon. 